Ишемическая болезнь сердца занимает первостепенное место среди причин смертности в странах СНГ. Уровень контроля за рисками сердечно-сосудистых заболеваний среди населения остается низким. Чаще всего инфаркт миокарда уносит жизни мужчин в возрасте 40-50 лет. Тем не менее, существуют методы профилактики и предотвращения этой болезни.
- Ишемическая болезнь сердца (ИБС) включает в себя заболевания, связанные с недостаточным кровоснабжением сердечной мышцы.
- Основные патологии, относимые к ИБС, включают стенокардию, инфаркт миокарда и кардиосклероз.
- Стенокардия характеризуется болями в грудной клетке, вызванными недостатком кислорода в сердечной мышце.
- Инфаркт миокарда возникает в результате острого прекращения кровоснабжения сердца, что приводит к его некрозу.
- Кардиосклероз представляет собой замещение миокарда соединительной тканью, часто после перенесенного инфаркта.
- Факторами риска развития ИБС являются гипертония, гиперхолестеринемия, диабет и курение.
Компания в лечении инфаркта миокарда и стенокардии требует внимательного подхода к питанию и образу жизни пациента. Однако существуют быстродействующие хирургические способы восстановления коронарных сосудов.
Что это
Ишемическая болезнь сердца представляет собой заболевание миокарда, возникающее в результате нарушения коронарного кровообращения. Эта болезнь развивается, когда измененные коронарные сосуды не способны обеспечить миокард достаточным количеством кислорода, что приводит к кислородному «голоданию» сердечной мышцы.
Классификация ишемической болезни сердца основана на частоте и тяжести кислородной недостаточности миокарда. В народе ее также называют первичной или сосудистой ИБС.
Ишемическая болезнь сердца включает в себя несколько заболеваний, таких как стенокардия, инфаркт миокарда и хроническая сердечная недостаточность. Врачи акцентируют внимание на необходимости раннего выявления проблемы и оценки риска внезапной смерти, что может значительно повлиять на исход. Основные факторы риска включают гипертонию, диабет, курение и высокий уровень холестерина. Регулярные медосмотры и использование шкал оценки риска, например, шкалы Фрамингема, позволяют выявить предрасположенность к сердечно-сосудистым заболеваниям. Врачи рекомендуют обращать внимание на симптомы, такие как боль в груди, одышка и усталость, чтобы вовремя обратиться за медицинской помощью и уменьшить риск серьезных осложнений.
Ишемическая болезнь сердца (ИБС) является одной из наиболее распространенных патологий сердечно-сосудистой системы, и под этим термином объединяются несколько состояний, связанных с недостаточным кровоснабжением миокарда. Основной причиной ИБС является атеросклероз, который приводит к сужению коронарных артерий и, как следствие, к ограничению поступления кислорода к сердечной мышце. Это может проявляться в разных клинических формах, включая стенокардию, инфаркт миокарда и критику стенокардию.
Стенокардия, в свою очередь, делится на стабильно и нестабильную формы. Стабильная стенокардия возникает при физической нагрузке или эмоциональных переживаниях и проходит в состоянии покоя, тогда как нестабильная стенокардия характеризуется возникновением болей в покое и может предшествовать инфаркту миокарда. Инфаркт миокарда, как более тяжелая форма ИБС, возникает при полной блокаде коронарной артерии, что приводит к некрозу части сердечной мышцы, и требует неотложной медицинской помощи.
К другим состояниям, связанным с ИБС, относится синдром X, когда клинические проявления стенокардии возникают при отсутствии значительных механических препятствий в коронарных артериях, что указывает на возможность других патофизиологических механизмов, таких как вазоспазм. Важно отметить, что диагностика и лечение ИБС требуют комплексного подхода, включая изменения в образе жизни, медикаментозную терапию и, в некоторых случаях, хирургическое вмешательство. Являясь экспертом в этой области, я утверждаю, что своевременная диагностика и профилактика являются ключевыми факторами для улучшения качества жизни пациентов с ишемической болезнью сердца.
Классификация
Ишемическая болезнь сердца классифицируется на основании частоты и интенсивности приступов кислородной недостаточности миокарда.
Основную классификацию ишемической болезни сердца можно разделить на четыре категории:
- стабильные коронарные синдромы – стабильная стенокардия, микрососудистая стенокардия, стенокардия, связанная с миокардиальными мостиками, вазоспастическая стенокардия Принцметалла,
- острые коронарные синдромы,
- нестабильная стенокардия,
- внезапная сердечная смерть.
Острый коронарный синдром имеет более детализированную классификацию: он может проявляться с элевацией сегмента ST на ЭКГ или без нее.
Элевация сегмента – это повышение данного отрезка на кардиограмме выше изолинии.
Острый коронарный синдром ещё называют инфарктом миокарда. На ЭКГ он может быть с зубцом Q или без него.
Симптомы
Симптомы ишемической болезни сердца проявляются в зависимости от её типа. При хронической недостаточности кислорода миокарда болезненность может возникать при физических нагрузках.
Первым признаком ИБС служит болезненный приступ и одышка во время физической активности или выполнения повседневных дел.
Клиническая характеристика хронической ИБС в виде стенокардии зачастую сопровождается одышкой и холодным потом.
В контексте острых коронарных синдромов и инфаркта миокарда, боль в груди может усиливаться и иррадиировать в верхнюю часть живота, что иногда можно спутать с обострением гастрита или язвенной болезни. У пациентов может возникать чувство страха смерти, холодный пот, исчезновение сознания.
Редкие случаи инфаркта миокарда наблюдаются без выраженного болевого синдрома, что бывает у людей, страдающих диабетом, из-за полиневропатии, при которой нервные окончания теряют свою чувствительность.
Ишемическая болезнь сердца (ИБС) — серьезное недомогание, о котором активно ведутся разговоры среди пациентов и врачей. Многие делятся своими опасениями о важности распознавания таких симптомов, как боль в груди, одышка и утомляемость. Осведомленность о ранней диагностике и регулярных проверках может значительно уменьшить риск внезапной смерти. Важно осознание того, что факторы риска, такие как курение, высокое артериальное давление и повышенный холестерин, могут существенно увеличить вероятность развития ИБС. Обсуждения на форумах и в социальных сетях подчеркивают важность информирования о заболевании, чтобы помочь каждому оценить свои риски и своевременно обратиться за медицинской помощью. Профилактика и контроль здоровья становятся важными аспектами борьбы с этой патологией.
Причины
В 98% случаев основной причиной возникновения ишемической болезни сердца является атеросклероз коронарных артерий.
Сопутствующие причины развития ИБС включают:
- Спазмы коронарных артерий, возникающие, например, при приеме наркотиков (кокаин, амфетамин). Также могут возникать после резкой отмены нитратов (нитроглицерина), что приводит к вазоспастической стенокардии.
- Эмболия или тромбообразование в коронарной артерии.
- Воспаление коронарных сосудов.
- Повреждения коронарных артерий.
- Аномалии в развитии коронарных сосудов.
Факторы риска
К факторам риска развития атеросклероза и ИБС относятся мужской пол, возраст старше 40 лет. Также важна наследственность, если в семье были случаи сердечно-сосудистых заболеваний у людей младше 40 лет.
Опасность повышенного риска составляет триада: абдоминальное ожирение, артериальная гипертензия и сахарный диабет.
Определить сердечно-сосудистый риск можно с помощью международной шкалы SCORE, используя онлайн калькуляторы, например, здесь.
Вероятность внезапной сердечной смерти уменьшается на 25% после отказа от курения.
Диагностика
Диагностика данной патологии осуществляется как через инвазивные методы, так и с использованием неинвазивных подходов.
К неинвазивным методам относятся:
- ЭКГ,
- Холтеровское мониторирование ЭКГ на протяжении суток,
- Тредмил-тест,
- Велоэргометрия,
- ЭхоКГ с определением фракции выброса из левого желудочка.
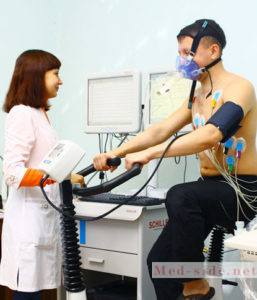
При инфаркте миокарда осуществляется запись ЭКГ и определяются лабораторные показатели:
- тропонины,
- креатинфосфокиназа или КФК-МВ,
- АСТ и ЛДГ1,2.
Лабораторные маркеры становятся активными через 30 минут после начала ишемии миокарда, поэтому ЭКГ является более информативным исследованием в данной ситуации.
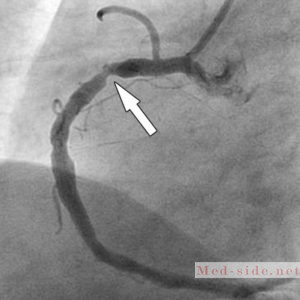
Инвазивные методы диагностики включают коронарографию. В ходе этого исследования контрастируют коронарные сосуды и делают рентгеновские снимки. Это позволяет наблюдать за наполнением коронарных сосудов во время диастолы, или расслабления сердечной мышцы. На видеографиях можно визуализировать стенозы и дефекты наполнения.
Лечение
Терапия ишемической болезни сердца с использованием медикаментов возможна при состоянии хронической кислородной недостаточности, например, при стенокардии. В таких случаях пациентам назначаются нитраты длительного действия и другие корректирующие препараты.
Более подробно о терапии стенокардии читайте в данной статье.
Лечение инфаркта миокарда как проявления ишемической болезни сердца включает назначение активаторов фибринолиза по клиническим протоколам, а также других средств: бета-блокаторов, ингибиторов АПФ, антикоагулянтов и антиагрегантов.
Более подробно о лечении инфаркта миокарда можно узнать здесь.
В рамках медикаментозной терапии обязательно назначаются статины или другие препараты для контроля уровня липопротеидов низкой плотности в крови, что помогает остановить дальнейшее прогрессирование атеросклероза.
Препараты выбора: Розувастатин (5-10 мг) или Аторвастатин (10 мг) на ночь. Ловастатин и Правастатин могут использоваться как резервные препараты. Также возможно включение в лечение фибратов.
ЭТО ИНТЕРЕСНО! Появились новые медикаменты, позволяющие эффективно снижать уровень триглицеридов, ЛПНП и холестерина. Это ингибиторы PCSK9, такие как Алирокумаб или Пралуэнт, разрешенные в странах СНГ. Месячный курс лечения данным препаратом составляет около 1000 долларов.
Хирургия
Хирургические методы лечения ишемической болезни сердца проводятся как по плановым, так и по экстренным показаниям. Они осуществляются после выполнения коронарографии, которая определяет места стеноза и степень сужения коронарных сосудов.
Существуют два типа операций:
- стентирование,
- аорто-коронарное шунтирование.

Отличие между ними заключается в том, что стентирование предполагает установку стента – металлического устройства внутрь коронарной артерии, чтобы выгнать сужение сосуда. Перед установкой стента проводят баллонную ангиопластику для расширения места сужения с помощью специального баллона.
Стенты могут быть как с лекарственным покрытием, так и без него. Недостаток металлических конструкций заключается в возможном образовании новых тромбов на их поверхности, в результате чего они требуют замены спустя определенное время.

Аорто-коронарное шунтирование подразумевает использование вены для замещения узкой части сосуда. Чаще всего для этой цели выбирается участок радиальной или подкожной вены, которая из-за отсутствия клапанов может быть использована «вывернутой наизнанку». Данная процедура достаточно сложна и требует высокого уровня квалификации хирурга.
Народные средства
Существуют народные средства, которые приписываются к лечению ишемической болезни сердца, и предполагается, что они помогают «очистить сосуды» от холестериновых отложений. В этом контексте широко используются чеснок, боярышник, укроп и сушеница болотная. На самом деле, внимание к питанию действительно важно, но лучше избегать применения народных методов для лечения ишемической болезни сердца.
Для поддержания здоровья достаточно изменить свой рацион, снизив количество потребляемых животных жиров и увеличив долю антиоксидантов, содержащихся в продуктах, богатых витаминами С и Е. К таким продуктам относятся: орехи, цитрусовые фрукты, авокадо, капуста и растительные масла.
Прогноз и последствия
Важнейшим последствием ишемической болезни сердца является внезапная сердечная смерть. ИБС является главной причиной летальных исходов от сердечно-сосудистых заболеваний в странах СНГ. Уровень смертности от данного заболевания составляет примерно 20-25% и уступает по частоте только онкологическим заболеваниям.
Порой на фоне ИБС может развиваться сердечная недостаточность. Подробную информацию об этом можно найти здесь.
Сколько можно прожить с ишемической болезнью сердца
ИБС — это хроническое заболевание, которое нельзя полностью излечить, возможно лишь его контролирование. При своевременной диагностике стенокардии жизнь пациента может продлиться более 40 лет.
Если у человека был зафиксирован инфаркт миокарда и острая ишемия были успешно устранены, он может прожить более 20 лет с рубцом после инфаркта, при условии отсутствия сопутствующих заболеваний. Однако если развивается хроническая сердечная недостаточность как осложнение, то это может привести к инвалидности. С компенсированной сердечной недостаточностью жизнь может продлиться около 20 лет.
Профилактика

Профилактика ишемической болезни сердца основывается на своевременной диагностике и начале необходимого лечения. Мужчинам и женщинам старше 40 лет следует:
- по крайней мере раз в год проходить ЭКГ (электрокардиографию),
- раз в год сдавать анализ крови для определения липидного профиля (с анализом на холестерин, ЛПНП и триглицериды),
- 1 раз в полтора года делать ЭхоКГ, то есть ультразвуковое исследование сердца.
Кроме того, необходимо минимизировать изменяемые факторы риска: отказаться от курения и заниматься физической активностью. В рационе следует уменьшить количество животных жиров (мяса, субпродуктов и сливочного масла).

Анна, 34 года, врач-кардиолог:
В своей практике я сталкивалась с различными формами ишемической болезни сердца. Основные патологии, которые мы наблюдаем, включают стенокардию, инфаркт миокарда и ишемическую кардиомиопатию. Стенокардия может быть стабильной или нестабильной, в зависимости от частоты и тяжести приступов. Инфаркт миокарда возникает, когда кровоснабжение сердечной мышцы резко нарушается, что может привести к её повреждению. Ишемическая кардиомиопатия чаще развивается на фоне хронической ишемии и приводит к снижению работы сердца. Важно раннее выявление и лечение этих заболеваний.

Игорь, 45 лет, инженер:
Несмотря на то, что сам я не сталкивался с серьезными сердечными проблемами, у моего отца была ишемическая болезнь сердца. Он страдал от стенокардии, которая проявлялась в приступах боли при физической нагрузке. Врачи объяснили, что это связано с недостатком кровоснабжения сердца. К счастью, благодаря диете и контролю за профессиями он смог улучшить свое состояние. Я стараюсь следить за своим здоровьем и регулярно проходить обследования, чтобы избежать подобных проблем в будущем.

Ольга, 29 лет, маркетолог:
Я довольно молодая, но тема ишемической болезни сердца меня затрагивает, так как в нашей семье есть наследственная предрасположенность. Моя бабушка страдала от инфаркта миокарда, а мама – от стенокардии. Удивительно, что эти болезни могут быть связаны с образом жизни и стрессами. Кажется, что ишемическая болезнь может прийти внезапно, если не следить за своим здоровьем. Я стараюсь заниматься спортом и контролировать свое питание, чтобы уменьшить риски. Эта тема очень важна и всегда актуальна, даже для молодых людей.
Вопросы по теме
Какие редкие формы ишемической болезни сердца существуют и чем они отличаются от классических?
Среди редких форм ишемической болезни сердца можно выделить синдром Марионеля и синдром Косте. Синдром Марионеля, например, характеризуется временными эпизодами ишемии миокарда, которые могут возникать при нажатии на грудную клетку, что необычно для типичной стенокардии. Синдром Косте чаще встречается у молодых людей и может быть связан с аномалиями коронарных артерий. Эти редкие формы требуют особого подхода в диагностике и лечении из-за неочевидных симптомов и их отличий от классических проявлений ишемической болезни сердца.
Можно ли испугом или стрессом спровоцировать ишемическую болезнь сердца у здоровых людей?
Да, острый стресс или сильный эмоциональный шок могут спровоцировать ишемические эпизоды даже у людей без предварительных сердечно-сосудистых заболеваний. В такие моменты повышается уровень адреналина, что может привести к спазму коронарных сосудов. Однако для развития устойчивой ишемической болезни сердца требуется наличие других факторов риска, таких как гипертония, курение и высокие уровни холестерина.
Как генетика влияет на риск развития ишемической болезни сердца у разных людей?
Генетические факторы играют значительную роль в предрасположенности к ишемической болезни сердца. Наличие семейной истории заболеваний сердца увеличивает риск как у мужчин, так и у женщин. При этом различные генетические маркеры могут обуславливать склонность к высоким уровням холестерина, артериальной гипертензии и другим факторам риска. Исследования показывают, что у людей с наследственной предрасположенностью к сосудистым заболеваниям вероятность развития ишемической болезни сердца значительно выше, чем у тех, у кого подобной истории нет. Однако образ жизни также играет критическую роль и может как отменить, так и усилить генетические предрасположенности.








