Очистка от аллергии включает в себя комплексный подход, который начинается с определения и исключения аллергенов из повседневной жизни. Это может быть как изменение рациона питания, так и применение антигистаминных препаратов, которые помогают снизить симптомы. Важно также проводить регулярную очистку помещений и следить за качеством воздуха, чтобы минимизировать контакт с аллергенами.
В некоторых случаях может потребоваться иммунотерапия, которая представляет собой постепенное введение аллергенов в контролируемых дозах с целью выработки иммунной толерантности. Все методы лечения следует согласовывать с врачом-аллергологом, который поможет выбрать наиболее подходящее решение для каждого конкретного случая.
Аллергия: диагностика и лечение
Аллергическая реакция представляет собой ненормальный ответ иммунной системы на повторное воздействие аллергенов. Проявления могут включать высокую чувствительность к различным раздражителям, которые сказываются на коже, дыхательных путях, органах зрения и пищеварительной системе. Обработка аллергии включает в себя разные меры, направленные на облегчение симптомов и устранение первоисточников патологии, а также на профилактику повторных случаев заболевания.
По статистическим данным, около 40% мировой популяции имеют allergy. Симптомы могут быть разнообразными: от ринита и слезотечения до дерматологических проявлений, отечности слизистых оболочек и даже желудочно-кишечных расстройств. Реакция на одно и то же вещество может разниться у разных людей: у кого-то возникают тошнота и рвота, у другого — отек гортани и затрудненное дыхание, у третьего — высыпания на коже. В современном лечении применяются комплексные методики, позволяющие точно установить аллерген и подобрать оптимальный вариант терапии.
Способы диагностики аллергии
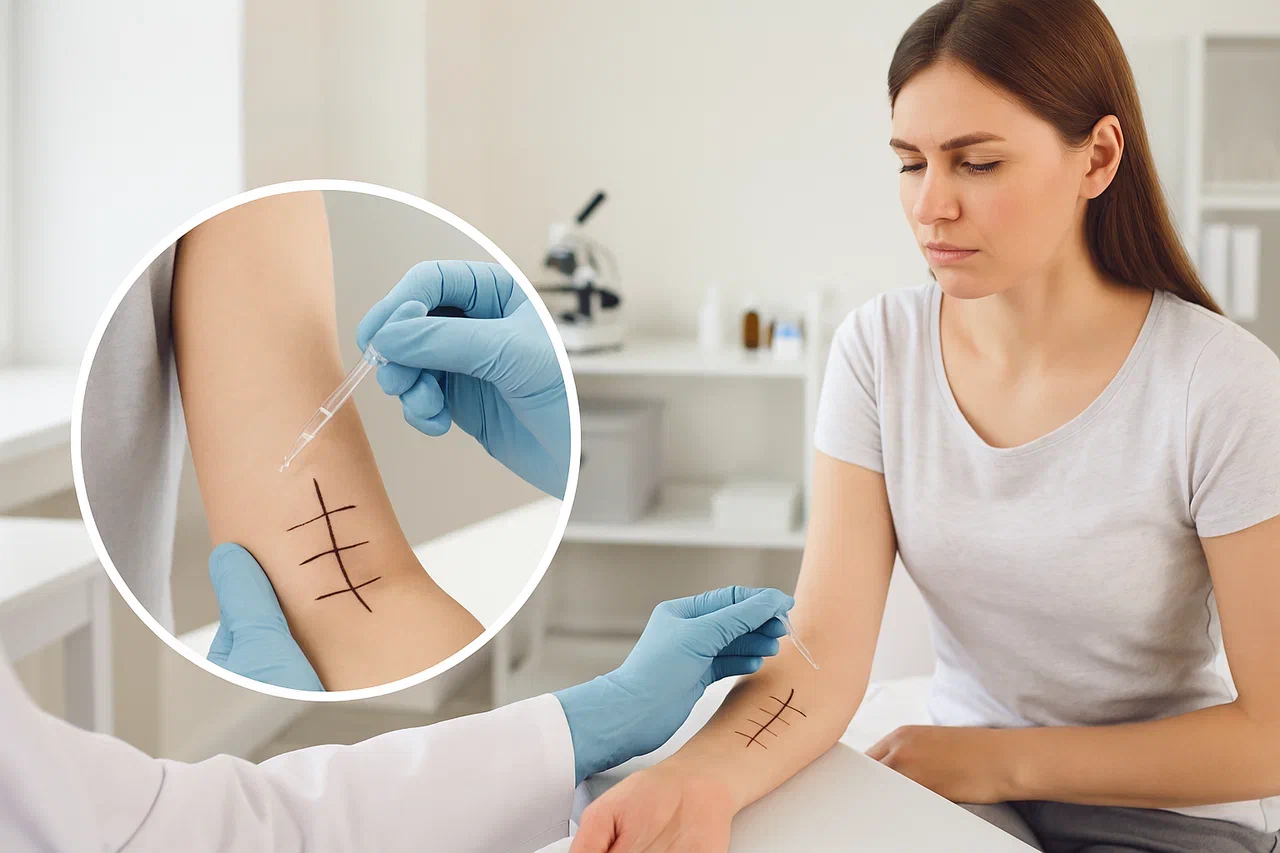
Диагностика аллергии осуществляется с помощью так называемых «аллергопанелей». Для дерматологических и иммунологических исследований существует множество различных панелей аллергенов (продуктовые, педиатрические, бытовые и т. д.), поэтому врач сначала назначает анализы на те группы, ответ на которые наиболее вероятен.
Кожные пробы
- Скарификационные пробы – это основной метод. На внутреннюю сторону предплечий наносятся капли растворов аллергенов, после чего поверхность кожи слегка царапается специальным инструментом. Реакция может проявиться в течение 15-20 минут (реакция немедленного типа). Вокруг нанесенных ран образуется папула с покраснением и отеком. Если размеры папулы превышают 2 мм, это считается положительной реакцией. Полные результаты можно оценивать лишь через 48 часов (реакция замедленного типа). Модификацией скарификационных тестов является прик-тест, в котором используется тонкая инсулиновая игла вместо скарификатора.
- Аппликационные пробы – предназначены для диагностики контактных дерматитов и проводят без нарушения целостности кожи. Растворы аллергенов наносятся на область спины между лопатками с помощью тампонов, смоченных в аллергенах. Результаты могут проявиться через 30 минут до 48 часов, в зависимости от типа аллергической реакции.
- Подкожные пробы – аллерген вводится под кожу с помощью шприца, аналогично пробе Манту.
За одну сессию проверяются не более 15-20 аллергенов, поэтому процесс может занять некоторое время. Диагностика с использованием кожных проб может выполняться как прямым, так и непрямым методом — при непрямом предварительно вводится сыворотка с антителами на аллерген, что минимизирует риск анафилактического шока в случае значительной гиперчувствительности.
Результаты кожных тестов могут классифицироваться как положительные, сомнительные, слабоположительные и отрицательные. На основе этих данных врач ставит диагноз или направляет на дополнительные исследования.
Важно помнить! Аллергия, связанная с реакцией только на один аллерген, встречается крайне редко. Чаще наблюдается перекрестная чувствительность сразу на несколько раздражителей, что приводит к возникновению поливалентной аллергии.
Кровяные анализы
Для диагностики аллергии применяют три основных вида анализа крови:
- общий клинический анализ;
- иммунограмма;
- тест на специфические иммуноглобулины.
Первые два теста служат для быстрой диагностики и дают косвенные признаки существования патологической иммунной реакции, что является основанием для дальнейшего обследования.
Общий анализ крови (ОАК)
ОАК проводятся с подробной оценкой лейкоцитарного состава крови. Подозрение на аллергию возникает при:
- повышенном уровне лейкоцитов – повышение незначительное, в отличие от инфекционных заболеваний, при этом число эозинофилов увеличивается;
- увеличении скорости оседания эритроцитов (СОЭ).
Увеличенное количество эозинофилов может указывать не только на аллергию, но и на воспалительные процессы, бактериальные инфекции или паразитарные инвазии.
Иммунограмма
Тест на специфические иммуноглобулины в крови
Эта диагностика необходима для выявления конкретных аллергенов или групп аллергенов, а также для понимания характера иммунного ответа: IgE – реакция немедленного типа, IgG – замедленного. Это имеет решающее значение как для предотвращения контакта с аллергеном, так и для выбора правильной тактики лечения. Применяются следующие методы:
- иммуноферментный;
- иммунохемилюминесцентный;
- радиоаллергосорбентный (RAST).
Элиминационный метод
Этот подход предполагает полное исключение контакта с потенциальным аллергеном. Это особенно удобно, если необходимо отложить визит к аллергологу или провести полное обследование. Суть метода заключается в том, что на протяжении 2 недель из повседневной жизни пациента исключаются «подозрительные» вещества, и наблюдается динамика состояния. Если она улучшается, то аллерген был найден. Таким образом, данная методика выполняет функцию простого лечебного воздействия.
Симптоматика аллергических реакций

Симптомы включают частоту и длительность атак, изменения, происходящие по мере времени, известные провоцирующие факторы, а также связь с определенными временными сезонами или ситуациями (например, появление симптомов во время цветения растений, после взаимодействия с животными или домашней пылью, во время физических нагрузок или в специфических местах). Не менее важным является изучение семейного анамнеза таких проявлений.
- общий анализ крови (для оценки уровня эозинофилов);
- изменение уровня IgE.
- кожные пробы;
- тесты на аллерген-специфическую сыворотку IgE;
- провокационные тесты на аллергены.
Специальные исследования проводятся, когда подробное изучение анамнеза и общее обследование не дают ясного ответа на причины симптомов.
Кожные пробы выполняются с использованием стандартизированных концентраций антигенов, вводимых под кожу. Они более информативны, когда речь идет о диагностике риносинуситов и конъюнктивитов, чем при диагностике астмы или пищевой аллергии, так как риск ложноректитивного ответа при аллергии на продукты питания достаточно высок.
В большинстве случаев используются антигены пыльцы (деревьев, трав и сорняков), аллергенов домашней пыли и плесени, экскрементов и серума животных, ядов насекомых, а также некоторых пищевых продуктов и бета-лактамных антибиотиков.
Существуют два методологических подхода к выполнению кожных проб: подкожное и внутрикожное введение. Подбор конкретного метода и способа исследований определяется лечащим врачом.
Немедикаментозные способы лечения аллергии
Важно обратить внимание на контроль за окружающей средой, который включает в себя предотвращение контактов с аллергенами.
Рекомендуется выбирать подушки с синтетическим наполнителем и плотные наматрасники, регулярно стирать постельное белье в горячей воде, а также проводить уборку в квартире, которая должна включать удаление пыли и влажную уборку. По возможности стоит избегать ковров, мягкой мебели и игрушек.
Ограничение общения с домашними животными также может оказаться полезным.
Рекомендуется использовать влагопоглотители в помещениях с повышенной влажностью, таких как подвалы или плохо вентилируемые места.
Необходимо контролировать и ограничивать воздействие других факторов, которые могут спровоцировать аллергические реакции: курение, резкие запахи и едкий дым, низкая температура воздуха и высокая влажность.
Что делать в таком случае?

Контакт аллергенов с организмом (независимо от того, присутствуют они в воздухе, пище или одежде) является основным фактором, способствующим развитию аллергических реакций. Минимизация или полное исключение таких контактов может предотвратить появление симптомов, что объясняет эффективность препарата Энтеросгель.
Учитывая, что кишечник играет ключевую роль в поддержании иммунитета, Энтеросгель помогает выводить аллергены из желудочно-кишечного тракта. Кроме того, он способствует выведению эндотоксинов, восстанавливает поврежденные участки кишечной слизистой и нормализует микрофлору кишечника.
Таким образом, происходит восстановление функций кишечника и улучшение работы иммунной системы, что, в свою очередь, способствует снижению аллергических проявлений. При первых признаках аллергии рекомендуется принимать Энтеросгель в стандартной дозировке, а затем в течение 1-2 недель использовать в соответствии с инструкцией.

Важно знать
Резкая и интенсивная реакция на пищевые аллергены называется анафилаксией (анафилактическим шоком). Она обычно проявляется через 1-2 часа после попадания аллергена в организм. Симптомы включают отек языка и горла, затрудненное дыхание вплоть до удушья, рвоту, понижение артериального давления и даже потерю сознания.
При подозрении на анафилактический шок необходимо немедленно вызывать скорую помощь!
Аллергия на продукты питания
В последние годы участились случаи пищевой аллергии. Наиболее острое проявление аллергической реакции наблюдается при взаимодействии с арахисом. Исследователи провели изучение, в процессе которого были обнаружены гены, связанные с развитием пищевой аллергии. В 20% ситуаций причина – именно арахис!
Каков привет, таков и ответ
Реакция аллергического характера на определенные продукты зависит от состояния иммунной системы и генетической предрасположенности человека. Иммунные клетки начинают вырабатывать антитела как реакцию на попадание аллергена в организм.
Интересное наблюдение
Долгосрочные исследования, проведенные японскими педиатрами, показали, что старшие дети чаще страдают от аллергии, чем их младшие братья и сестры. К сожалению, на данный момент у данного явления нет научного объяснения.
Многие иммунологи считают, что аллергия представляет собой ошибочную реакцию организма на вещества, которые не вызвали бы такой реакции у других людей. Другие же ученые имеют совершенно противоположное мнение, утверждая, что аллергия может защищать организм от различных веществ, например, ксенобиотиков. По этой версии, аллергические реакции развивались в ходе эволюции в ответ на постоянно увеличивающееся количество новых веществ в окружающей среде.
Тем не менее
Исследования, проведенные британскими учеными, показали, что 20% их сограждан считают, что у них есть пищевая аллергия, фактически оправдывающая их лень, избыточный вес, высыпания на коже и нежелание вести активный образ жизни. На самом деле лишь 2% из них имеют верную аллергию на продукты питания (код по МКБ 10 — T78.1).
СИМПТОМЫ У ВЗРОСЛЫХ И ДЕТЕЙ
- При атопическом аллергическом ответе: ринит, конъюнктивит, дерматит, астма, отек Квинке.
- При реагиновом ответе: воспалительные процессы на слизистых оболочках, вегетативные расстройства.
- При цитотоксическом аллергическом ответе: повреждение клеток и тканей (иммунная тромбоцитопения, гемолитическая анемия и др.).
- При иммунокомплексной реакции: воспаление суставов, почек и кожные проявления.
Аналогичные реакции могут наблюдаться и у детей.

Симптомы аллергии у детей – это веская причина для немедленного обращения к врачу!

Часто аллергия бывает связана с бронхиальной астмой и может спровоцировать ее приступы.
Основной целью диагностики аллергии является выявление аллергена, чтобы впоследствии свести к минимуму контакты с ним. В большинстве случаев достаточно собрать анамнез, однако иногда требуются анализ крови на аллергены и аллергологические тесты.
ЛЕЧЕНИЕ АЛЛЕРГИИ
Что предпринять в случае аллергической реакции? Самым разумным шагом будет обратиться к врачу для назначения соответствующего лечения. В первую очередь помощь при аллергии для взрослых и детей включает устранение симптомов аллергии и осуществляется по нескольким направлениям.
- Прежде всего, необходимо исключить контакт с выявленным аллергеном.
- Лекарственная терапия:
- антигистаминные препараты, которые помогают уменьшить или подавить остроту реакции, вызванной химическим веществом—гистамином, выбрасываемым организмом в ответ на аллерген;
- глюкокортикостероиды – гормональные препараты с сильным противоаллергическим действием, однако с возможными побочными эффектами (повышенное артериальное давление, ожирение, диабет, язвы). Их применение возможно только по назначению специалиста;
- сорбенты – вещества, помогающие связывать и выводить аллергены из организма, тем самым снижая выраженность аллергической реакции.
- Аллерген-специфическая иммунотерапия (АСИТ) – метод, основанный на постепенном приучении организма к аллергену через малые дозы, что приводит к гипосенсибилизации – уменьшению чувствительности к аллергену. Обычно АСИТ безопасна и демонстрирует устойчивые положительные результаты.
- Физиотерапия:
- ВЛОК – внутривенное лазерное облучение крови. Под воздействием света кровь получает противовоспалительный и иммуноукрепляющий эффект. Эта процедура проводится только по предписанию врача в клиническом окружении.
- Магнитотерапия и импульсное облучение красного спектра – щадящий метод, который улучшает местное кровоснабжение и обмен веществ, усиливая иммунные процессы. Он эффективно борется с симптомами аллергического ринита и предотвращает их возникновение. Метод подходит как для клинического, так и для домашнего применения.
Лечение аллергии у детей в целом аналогично лечению взрослых, разница заключается в дозировках препаратов и продолжительности процедур.
Плазмаферез при крапивнице
Крапивница – это аллергическое заболевание, проявляющееся кожными высыпаниями и сильным зудом. Она может развиться в результате взаимодействия с различными аллергенами, включая продукты питания, медикаменты и насекомых. Для лечения крапивницы применяются антигистаминные средства, которые помогают облегчить симптомы аллергии. В случаях, когда традиционные методы оказываются неэффективными, возможно использование плазмафереза.
Данная процедура заключается в пропускании крови через специальный аппарат, который удаляет плазму – жидкость, содержащую антитела и другие вещества, вызывающие аллергические реакции. Затем очищенная кровь возвращается в организм. Плазмаферез помогает снизить количество аллергенов в крови и уменьшить проявления крапивницы.
Плазмаферез не является единственным подходом к лечению крапивницы и подходит не всем пациентам. В некоторых случаях он может быть противопоказан, например, при наличии серьезных заболеваний сердца или почек. Перед проведением плазмафереза необходимо выполнить тщательную диагностику и оценку состояния пациента.

Лечение аллергии препаратами второго и последующих поколений (3-го и 4-го)
Антигистаминные препараты нового поколения предлагают значительные преимущества перед своими предшественниками, среди которых низкий уровень седативного действия и ряд других не менее важных факторов.
Эти лекарства действуют быстрее и сохраняют эффективность дольше, что позволяет принимать их всего один раз в день.
К таким препаратам не развивается привыкание или снижение эффективности при повторном применении (тахифилаксия), что позволяет длительное использование.
Еще одно достоинство H1-блокаторов (II) заключается в том, что они не влияют на другие рецепторы, такие как М-холиновые. Это устраняет риск таких нежелательных эффектов, как сухость слизистых оболочек, проблемы со зрением и нарушения мочеиспускания.
Примеры действенных препаратов:
В более современных антигистаминных средствах, иногда относимых к третьему и четвертому поколениям, содержатся активные метаболиты:
Готовая форма веществ не создает дополнительных нагрузок на печень, снижает риск возникновения токсического воздействия на сердечно-сосудистую систему и отличается быстрой реакцией. Однако у них также могут быть противопоказания и побочные эффекты. Поэтому перед применением желательно ознакомиться с инструкцией или проконсультироваться с врачом.
Рекомендуется принимать препараты в одно и то же время суток. Противопоказания включают: чувствительность к компонентам, беременность и грудное вскармливание, возраст до 12 лет.
Действующий компонент – левоцетиризин. Начинает действовать через 12-60 минут, эффект сохраняется на 24 часа.
Схема применения Ксизала:
- взрослым и детям старше 6 лет рекомендуемая доза – 1 таблетка в сутки; детям от 2 лет допустимо использование капель Ксизал;
- суточную дозу лучше принимать за один раз.
Не рекомендуется для беременных и кормящих, для детей младше 6 лет, а также при тяжелой почечной недостаточности.
Действие эбастина (активный ингредиент Кестина) проявляется через 1 час после приема и продолжается в течение 48 часов. Эффект сохраняется до 72 часов после 5-дневного курса.
Противопоказан для беременных и кормящих, детям до 12 лет и людям с чувствительностью к компонентам лекарства.
- Как антигистамин первого, так и второго поколения могут вызывать сонливость, хотя и в различной степени. Поэтому необходимо соблюдать осторожность при управлении транспортными средствами и выполнении потенциально опасных работ.
- Препараты от аллергии несовместимы с алкоголем.
Гипоаллергенная диета: что разрешено, что запрещено
Лечение аллергии предполагает не только прием определенных медикаментов, но и соблюдение гипоаллергенной диеты. Изменения в режиме питания важны не только при пищевой аллергии. Ограничения в рационе нужны для предотвращения новых аллергических реакций на фоне повышенной чувствительности организма.
Продукты, которые чаще всего провоцируют аллергические реакции как у взрослых, так и у детей, называются обязательными (облигатными) аллергенами. К самым распространенным аллергенам относятся:
- мясо и яйца курицы;
- рыба и морепродукты;
- бобовые (горох, соя);
- орехи и семена (арахис, кунжут);
- злаки, содержащие глютен (рожь, пшеница, овес);
- какао и шоколад;
- цитрусовые, а также ягоды и плоды красного и оранжевого цвета (клубника, вишня, персики) и др.
Гипоаллергенное меню подразумевает не только исключение продуктов-аллергенов в чистом виде, но и блюд, которые на них основаны, за исключением кисломолочных изделий. Необходимо также исключить специи, соусы, копчености, кофе и алкоголь.
Что рекомендуется кушать?
- нежирную вареную говядину;
- супы на основе круп или овощей;
- крупяные каши (гречневая, кукурузная);
- свежие огурцы, петрушку, укроп;
- продукты, такие как йогурт, творог и ряженка, которые не содержат искусственных добавок;
- чай без каких-либо ароматизаторов и сахара.