Кератоконус, также известный как кератоэктазия, представляет собой дистрофическое изменение роговицы, которое приводит к деформации формы глаза. На первый взгляд это состояние проявляется как выпуклость в центральной части роговицы. Необходимо отметить, что даже незначительные изменения могут сказываться на остроте зрения, но при этом клинические симптомы могут быть незаметными.
- Определение: Острое нарушение зрения при кератоконусе связано с прогрессирующим изменением формы роговицы.
- Симптомы: Появление размытости, искажения изображений, повышенная чувствительность к свету.
- Причины: Неполное понимание патогенеза; генетические и экологические факторы.
- Диагностика: Основана на офтальмологическом обследовании, включая топографию роговицы и регулярные проверки остроты зрения.
- Лечение: Применяется коррекция с помощью контактных линз, в более тяжелых случаях — кератопластика.
- Прогноз: При раннем вмешательстве возможна стабилизация зрения, однако возможны осложнения.
Главным признаком кератоконуса у детей является ухудшение зрительных функций при нормальных показателях глазного дна и сетчатки. В таком случае важно оценить кривизну и рефракцию роговицы для дальнейшей диагностики.
Кроме кератоконуса, существует также состояние, известное как кератоглобус. Оно характеризуется еще более выраженной выпуклостью роговицы, при этом изменение формы наблюдается не только в центре, но и по всей ее поверхности.
Причины кератоконуса

Предполагается, что кератоконус представляет собой дистрофию роговицы, возникающую в результате нарушений метаболизма передней оболочки глаза.
Это состояние может быть следствием дисбаланса ферментов, ответственных за метаболизм роговицы, что приводит к недостаточному питанию роговицы и образованию избытка свободных радикалов, способствующих её раздражению и разрушению нормальной структуры.
ВАЖНО! Генетическая предрасположенность к кератоконусу подтверждена наблюдениями у близнецов, у которых заболевание развивалось одновременно и на одной стороне.
Считается, что кератоконус затрагивает оба глаза, однако клинические проявления могут варьироваться в зависимости от скорости прогрессирования заболевания в каждом глазу.
Одним из возможных факторов, способствующих развитию кератоконуса, является снижение выработки белка альфа-энолазы. Исследования показали, что уровень этого фермента у здоровых людей значительно выше, чем у страдающих кератоконусом.
Другие причины данного заболевания на сегодняшний день не подтверждены.
Специалисты подчеркивают, что резкое снижение зрительных функций при кератоконусе является серьезной проблемой, требующей комплексного подхода в лечении. Консервативные методы, включая использование жестких контактных линз, могут значимо улучшить зрение, однако не всегда обеспечивают стабильный результат. Хирургические варианты, такие как кератопластика или кросс-линкинг, становятся все более популярными, так как они способны как улучшить зрение, так и предотвратить дальнейшее прогрессирование болезни. Регулярные обследования и наблюдение у специалистов позволяют своевременно корректировать терапию и снижать риск рецидивов. Современные методы лечения кератоконуса демонстрируют высокую степень эффективности и помогают многим пациентам восстановить качество своей жизни.
Острое нарушение зрения при кератоконусе — это одна из наиболее серьезных проблем, с которыми сталкиваются пациенты с данным заболеванием. Как эксперт в области офтальмологии, я отмечаю, что кератоконус приводит к деформации роговицы, которая, в свою очередь, влияет на преломление света и качество изображения, попадающего на сетчатку. В итоге пациенты могут испытывать резкое ухудшение зрения, что существенно снижает их качество жизни и может приводить к панике и депрессии.
Причины острого нарушения зрения могут варьироваться от естественного прогрессирования заболевания до факторов, таких как стресс, травмы или резкие изменения в окружающей среде. Важно отметить, что эти изменения могут происходить внезапно, и пациент, ранее не замечавший значительных проблем, может столкнуться с ситуацией, когда он больше не может выполнять обычные действия, такие как чтение или вождение. Это подчеркивает необходимость регулярного мониторинга состояния зрения у людей с кератоконусом.
Методы лечения острых нарушений зрения при кератоконусе испытывают постоянные изменения и усовершенствования. Важно своевременно диагностировать ухудшение и предпринять необходимые меры, такие как использование специальных контактных линз, кросс-линкинг роговицы или даже хирургические вмешательства, если это необходимо. Безусловно, подход к лечению должен быть индивидуальным, и я всегда советую своим пациентам не откладывать визит к врачу при возникновении каких-либо изменений в зрении.
Классификация
На данный момент не существует общепринятой классификации, которая активно применяется в клинической практике. Обычно кератоконус подразделяется на следующие стадии:
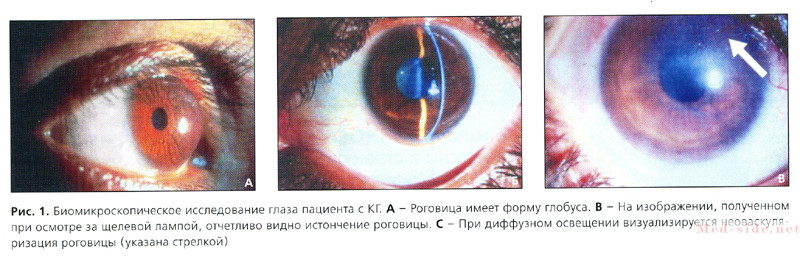
- Первая стадия. На биомикроскопии изменения либо минимальны, либо отсутствуют. Основные проявления — это снижение остроты зрения и асимметрия. Угол излома по горизонтали изменяется в пределах -1-3,8-4.
- Вторая стадия. Изменения незначительные или также отсутствуют. Зрение ухудшается, но может быть исправлено с помощью линз и цилиндрических очков. Скиаскопия затруднена. Наблюдается заметная асимметрия в центре диска. Угол излома превышает 3 градуса.
- Третья стадия. На биомикроскопии выявляется истончение роговицы, без помутнений, однако появляется пигментная линия. Острота зрения резко падает и не поддается коррекции с помощью линз и очков. Скиаскопия невозможна. Наблюдается значительная асимметрия.
- Терминальная или четвертая стадия. Истончение и помутнение наблюдается в области верхушки роговицы. Выражена пигментная линия. Зрение значительно снижено, корректива не дает результата. Формируется острый или тупой конец роговицы.
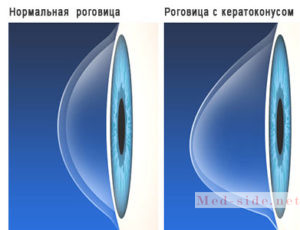
Деформация роговицы может быть туповершинной, пикообразной, низковершинной и атипичной.
Симптомы
У детей, страдающих кератоконусом, часто встречаются следующие жалобы и симптомы:
- ухудшение зрения,
- постоянный дискомфорт при длительном зрительном наблюдении,
- повышенная чувствительность к свету,
- образование ореола вокруг источника света,
- размытие изображения,
- эпизоды двоения в глазах,
- изменение формы предметов при продолжительном взгляде.
Также для кератоконуса у детей характерны следующие анамнестические данные:
- сложности при подборе очков,
- развитие и прогрессирование астигматизма,
- возраст от 14 до 20 лет.
Для постановки диагноза кератоконуса недостаточно одних только жалоб, обязательным является проведение дополнительных диагностических инструментальных методов.
Резкое ухудшение зрительных функций при кератоконусе вызывает у пациентов множество беспокойств. Многие утверждают, что это заболевание значительно снижает качество жизни и затрудняет выполнение повседневных дел. В отзывах часто упоминаются разнообразные способы лечения, которые помогают справиться с данной проблемой. Консервативные методы, такие как использование жестких контактных линз, могут улучшить зрение и замедлить прогрессирование заболевания. Однако если консервативные технологии оказываются недостаточно эффективными, пациенты обращаются к хирургическим решениям. Кератопластика и кросс-линкинг роговицы становятся все более предпочтительными, поскольку они способны существенно улучшить зрение и снизить риск рецидивов. Множество пациентов отмечают значительное облегчение и восстановление к привычной жизни после таких процедур. Важно, чтобы каждый пациент получал индивидуализированные рекомендации от специалистов, что способствует успешному лечению и минимизации осложнений.
Диагностика
Для диагностики проводится осмотр пациента и назначаются инструментальные методы исследования. Изменения могут быть обнаружены с помощью следующих процедур:
- кератометрия,
- рефрактометрия,
- скиаскопия,
- пахиметрия,
- конфокальная микроскопия роговицы,
После установки диагноза следует приступать к лечению. Согласно статистике, чем раньше начато лечение, тем лучше будет прогноз для пациента.
Дополнительную информацию о дифференциальной диагностике можно найти в этой статье: статья о кератоконусе.
Лечение
Методы лечения кератоконуса могут быть как консервативными, так и хирургическими. К консервативным методам относится применение витамина рибофлавина с последующим ультрафиолетовым облучением, кросс-линкинг и использование контактных линз. Хирургические методы включают пересадку роговицы.
Консервативное лечение
УФ-кросс-линкинг – это метод, при котором используется специальный гель или смесь, которая затвердевает под воздействием ультрафиолетового света. Также применяется витамин В2.
Витамин В2 капают в глаз, а затем через 25-30 минут проводят ультрафиолетовую облучение. Эта процедура укрепляет связь между элементами роговицы, усиливая её упругость и плотность.
Контактные линзы при кератоконусе эффективны только на начальной стадии заболевания, однако по мере его прогрессирования, особенно на 2-3 стадии, линзы не могут скорректировать преломление света через роговицу.
При кератоконусе предпочтение отдается жестким линзам с газопроницаемой структурой, но также доступны и их аналоги из мягких материалов.
Хирургическое лечение
Хирургическое лечение включает следующие процедуры:
- Радикальная пересадка роговицы. При данном вмешательстве удаляется пораженная роговица и заменяется донорским материалом. После формирования прочного соединения вокруг пересаженной части, швы удаляются. Процедура достаточно эффективна, однако она требует значительных затрат и специализированных навыков врача.
- Внедрение искусственных полуколец и колец. Специальные кольца из инертных биологических материалов вводятся в область измененной роговицы для ее укрепления. Период реабилитации занимает от одного до четырех месяцев.
- Передняя глубокая послойная кератопластика (DALK). В этом методе роговица сшивается с десцеметовой мембраной, что способствует укреплению роговицы и предотвращает дальнейшую деформацию.

После хирургического вмешательства или кросс-линкинга необходима реабилитация. Более подробную информацию о функциональной реабилитации пациентов после операций при кератоконусе вы можете найти в статье: статья о реабилитации.



Вопросы по теме
Какие психологические последствия могут возникнуть у пациентов с острым нарушением зрения при кератоконусе?
Пациенты с острым нарушением зрения при кератоконусе часто сталкиваются с психологическими трудностями. Изменение качества зрения может вызвать чувство тревоги, депрессии и социальной изоляции. Они могут испытывать трудности в повседневной жизни, что в свою очередь может усугубить психологическое состояние. Важным шагом для таких пациентов становится обращение к психологу или психотерапевту, который поможет справиться с эмоциональными последствиями. Поддержка со стороны семьи и друзей также играет ключевую роль в их реабилитации.
Каковы перспективы лечения острого нарушения зрения при кератоконусе?
Перспективы лечения острого нарушения зрения при кератоконусе продолжают развиваться благодаря новым технологиям. На сегодняшний день доступны различные методы, такие как кросс-линкинг (CXL), который укрепляет роговицу, уменьшая прогрессирование заболевания. Также применяются специальныe контактные линзы и хирургические вмешательства, например, роговичная трансплантация. Несмотря на то, что полное восстановление зрения может быть сложным, многие пациенты достигают значительного улучшения при правильном подходе к лечению.
Каковы первые признаки острого ухудшения зрения при кератоконусе, которые нужно знать?
Первые признаки острого ухудшения зрения при кератоконусе могут включать размытость изображения, искажение форм и чувствительность к свету. Пациенты также могут заметить, что их зрение становится менее четким на расстоянии, а также могут возникать проблемы с ночным зрением. Важно, чтобы люди с кератоконусом внимательно следили за своим зрением и обращались к офтальмологу при появлении таких симптомов. Раннее выявление и вмешательство помогают максимально замедлить прогрессирование заболевания и улучшить качество жизни пациента.








