Лечение аденовирусного конъюнктивита у детей в первую очередь направлено на устранение симптомов и улучшение самочувствия пациента, так как вирусная природа заболевания не позволяет применять специфические противовирусные препараты. Рекомендуются меры по облегчению зуда и покраснения, такие как использование искусственных слёз, а также холодные компрессы на глаза для снижения воспаления.
Важно также соблюдать гигиену, чтобы избежать распространения инфекции. Родителям следует регулярно мыть руки и ограничивать контакт ребенка с другими людьми до полного выздоровления. В случае осложнений или ухудшения состояния следует обратиться к врачу для дальнейшего наблюдения и корректировки лечения.
Проведение терапии пациентов с аденовирусным конъюнктивитом: теоретические и практические аспекты
В рамках онлайн-образовательного проекта «Медицинское онлайн-образование» Дмитрий Юрьевич Майчук, офтальмолог с учёной степенью доктора медицинских наук и заведующий терапевтическим отделом ФГАУ НМИЦ «МНТК «Микрохирургия глаза» имени академика С. Н. Фёдорова Минздрава России, провел вебинар, посвящённый теме «Проведение терапии пациентов с аденовирусным конъюнктивитом: теоретические и практические аспекты». Он поделился с участниками важной информацией о диагностике, различиях в диагностиках, характеристиках течения заболевания, возможных осложнениях и схемах лечения, а также рассказал о современных терапевтических средствах для борьбы с этой проблемой.
В процессе диагностики и терапии аденовирусного конъюнктивита существует множество вопросов и нюансов, которые требуют внимательности и тщательного подхода врача при наблюдении за пациентами.
Дмитрий Юрьевич сосредоточил внимание на двух ключевых моментах, важных в лечении аденовирусного конъюнктивита: следует строго придерживаться установленных стандартов терапии и уметь отсчитывать дни. Если с самого начала врач расскажет пациенту о том, что аденовирусный конъюнктивит является серьезным заболеванием с выраженными симптомами, и что процесс лечения может занять более трёх недель, это поможет снизить уровень тревоги у больного.
Первое задокументированное массовое заболевание аденовирусным ринокератоконъюнктивитом произошло во время Второй мировой войны среди солдат американского десантного батальона. В 1953 году вирус был впервые выделен из аденоидной ткани Уоллеса Роу. Клиническое проявление болезни варьируется в зависимости от штаммов.
В этом контексте Дмитрий Юрьевич отметил, что взаимодействие различных вирусных штаммов с основным заболеванием в конкретной стране влияет на проявление болезни. Так, в период пандемии COVID-19, с 2020 по 2022 годы, на приеме наблюдались случаи конъюнктивита, ассоциированного с COVID-19, но случаи аденовирусного конъюнктивита были редкостью. После снижения числа обращений по поводу COVID-19, количество пациентов с аденовирусным конъюнктивитом, включая случаи с образованием пленок, возросло.
Основным механизмом воспаления при аденовирусной инфекции является массовая гибель клеток, которым вирус использует для своей репликации, а также аутоиммунная токсико-аллергическая реакция на высокий титр вируса. Это подразумевает необходимость снижения вирусной нагрузки и лечения конъюнктивита как токсико-аллергического состояния, а также исключения развития вторичной бактериальной инфекции.
Клинические формы аденовирусного поражения разделяются на геморрагическую, фолликулярную и инфильтративную. В период 2020-2023 годов статистика показала: геморрагическая форма – 2%, фолликулярная – 93%, инфильтративная – 5% (включая 1% случаев с фибринозными пленками).
Геморрагическая форма характеризуется петехиальной сыпью. Дифференциальная диагностика предполагает сравнение с бактериальной инфекцией. Однако предварительная бактериальная диагностика может быть не обязательной, так как лечение, назначаемое для этой формы, эффективно и при бактериальном конъюнктивите.
Фолликулярная форма проявляется образованием фолликулов, которые могут быть от мелких до средних размеров, расположенных в своде и конъюнктиве нижнего века. Дифференциальная диагностика с острой аллергической реакцией и бактериальными инфекциями является важной. Дмитрий Юрьевич подчеркнул, что терапия данной формы подходит как для острого аллергического процесса, так и для бактериальной инфекции, даже в случае неверной клинической диагностики. Дети обычно переносят болезнь легче, чем взрослые.
Клинические специалисты должны быть осведомлены о стадиях, которые проходит аденовирусный конъюнктивит (в основном инфильтративная и фолликулярная формы).
Первая стадия, отек, длится с 1 по 4 день заболевания. Процесс обычно начинается с одного глаза, а второй присоединяется в течение 30 минут до 2-3 дней. Если второй глаз подключается позже, чем на ранних этапах, болезнь протекает легче. Эта стадия сопровождается заметным отеком конъюнктивы. Через 1-2 дня отек начинает уменьшаться, и в нижнем своде проявляется выраженная фолликулярная реакция.
На этой стадии роговица остаётся неповреждённой.
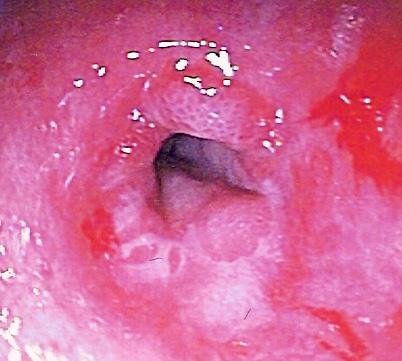
Вторая стадия, активная, охватывает 4-18 дни (см. рис. 1). В это время наблюдается уменьшение фолликулярной реакции, могут возникать инфильтраты роговицы (в не более чем 5% случаев). Инфильтраты обычно субъэпителиальные, похожие на точечные/монетовидные, при этом допускается иногда разрыв эпителия.
Если уже есть инфильтраты с разрывами, они лечатся как кератит с добавлением репарантов, а если разрывов нет, то как состояние токсико-аллергического характера. На 5-й день инфильтраты увеличиваются в объёме, с вероятным последующим рассасыванием. В редких случаях (не чаще 1%) наблюдается образование пленок, которые могут приводить к осложнениям как на поверхности глаза, так и на роговице. Важно для врача уметь их распознавать и удалять как у взрослых, так и у детей.
Для их выявления стоит оттянуть нижнее веко – при наличии пленки наблюдается значительная разница в гиперемии по краю века, где выражена сосудистая сеть и белесоватое, опалесцирующее помутнение, слегка выступающее над поверхностью конъюнктивы. Фибринозные пленки могут быть небольшими. Задача врача – разорвать пленку и развернуть валы, образовавшиеся на конъюнктиве нижнего века, чтобы не допустит их схождения и обрастания пленкой сверху. Постепенно отёк должен снизиться. Если пленку не удалить, процесс может разрешиться одним из двух способов: самостоятельным отрывом и эвакуацией плёнки (чаще всего) или прорастанием сосудов сквозь пленку, развитием симблефарона, который стягивает валы на конъюнктиве нижнего века.
Третья стадия, стадия выздоровления, наблюдается с 3 по 4 недели от начала заболевания. На этом этапе значительно уменьшается отек, фибринозные пленки полностью исчезают, и новое отделяемое больше не наблюдается. Бульбарная конъюнктива остается спокойной, а проявления эписклерита проходят. Дмитрий Юрьевич подчеркнул, что неправильно прекращать лечение на этой стадии.
В этот момент важно добавить завершающую терапию для окончательной стабилизации состояния глаза. Прекращение лечения может привести к остаточному хроническому воспалению, который в дальнейшем может трансформироваться в аллергию, синдром сухого глаза или затяжную воспалительную реакцию.
Четвертая стадия – рефлекторная сухость, наблюдается с 4 по 12 неделю после начала болезни. Снижение рефлекторной функции слезопродукции у пациента возникает вследствие выраженного воспалительного процесса, значительной инфильтрации конъюнктивы и роговицы, а также повышенного слезоотделения. Часть клеток, участвующих в производстве слезы, либо гибнет, либо оказывается подавленной.
На месте воспаления через месяц пациенты начинают жаловаться на сухость, зуд и дискомфорт. При осмотре, несмотря на спокойное состояние глаза, может наблюдаться умеренная гиперемия слизистой. Если своевременно назначить препараты искусственной слезы на срок 3-4 месяца, пациент может пройти через эту стадию незаметно.
Пятая стадия – риск повторного заболевания, который может возникнуть через 2-3 месяца. В течение полугода после перенесенного заболевания существует вероятность вновь появления инфильтратов роговицы, если они присутствовали при первичном заболевании.
Знание стадий аденовирусного конъюнктивита и времени их проявления необходимо врачу не только для прогноза течения заболевания, но и для своевременной назначения терапии. В этом случае у пациента формируется доверие как к лечению, так и врачебной практике, и он с большим спокойствием проходит все этапы лечения, тщательно следуя рекомендациям.
Основные принципы терапии конъюнктивитов: специфическое лечение (противовирусные, антибактериальные средства), противовоспалительная терапия (НПВС, кортикостероиды), репаративное лечение (восстанавливающее, рассасывающее), противоаллергическая терапия (антигистамины, кромогликаты), слезозаместительная терапия (жидкостные, пролонгированные).
Дмитрий Юрьевич отметил, что лечение аденовирусного конъюнктивита основывается на трех «столпах»:
1. Противовирусная терапия, включающая интерфероны (в том числе офтальмоферон) – это единственные препараты, способные блокировать вирус, предотвращая его дальнейшую атаку на здоровые клетки, что тем самым снижает популяцию вируса. Капли нужно использовать 6 раз в день до десятого дня болезни.
2. Нестероидные противовоспалительные средства, такие как Накван® (бромфенак). Накван® помогает устранить боль, покраснение и дискомфорт. Его нужно закапывать дважды в день. Хотя дексаметазон тоже можно назначать теоретически, следует учесть, что он может способствовать образованию инфильтратов в роговице, что создаёт дополнительные сложности в лечении.
Принцип противовоспалительной терапии заключается в следующем: там, где это возможно, используется дексаметазон. Но при наличии герпеса, кератитов и аденовирусной инфекции дексаметазон либо противопоказан, либо может принести вред. Существует строгое правило: дексаметазон не назначается в течение первых 10 дней от начала заболевания. Соответственно, в этих ситуациях применяются НПВС.
3. Антибактериальные средства, такие как Левофлоксацин или Тобрамицин, необходимо закапывать 4 раза в день на протяжении первой недели.
Также могут быть назначены системные препараты, такие как антигистаминные (супрастин) и обезболивающие (НПВС, Кетарол).
В своем выступлении Дмитрий Юрьевич подчеркнул, что среди всех НПВС, применяемых в офтальмологической практике (бромфенак, диклофенак, непафенак, индометацин), Накван® (бромфенак) занимает особое положение благодаря существенно сниженной концентрации консерванта белзанкония хлорида (0,01 мг/мл), что почти в пять раз ниже, чем у других средств.
Эффективность НПВС и лечение конъюнктивита
Ключевым показателем эффективности нестероидных противовоспалительных средств (НПВС) является их способность ингибировать циклооксигеназы (ЦОГ-1 и ЦОГ-2). Это объясняет, сколько препарата нужно для достижения терапевтического эффекта после первого применения. Бромфенак (Накван®) проявляет наиболее выраженную ингибирующую эффективность против ЦОГ-2 по сравнению с диклофенаком и амфенаком. Исследования указывают на то, что для блокирования ЦОГ в заднем сегменте глаза (сетчатке и сосудистой оболочке) Бромфенак (Накван®) сохраняет свою активность в течение 14 часов, тогда как диклофенак и амфенак действуют на протяжении 6-7 и 8 часов соответственно. Поэтому дважды в день применения Бромфенака (Накван®) достаточно для поддержания необходимого уровня действующего вещества в течение суток.
Дмитрий Юрьевич объяснил, почему при закапывании капель пациенты могут чувствовать жжение. Это связано с тем, что рН большинства капель отличается от рН слезной жидкости, который повышается в периоды болезни. В случае конъюнктивита поверхность глаз воспалена, что приводит к токсико-аллергической реакции. Поэтому капли воспринимаются как раздражение. С улучшением состояния глаз рН восстанавливается, и пациенту становится гораздо комфортнее.
Схема лечения для аденовирусного конъюнктивита следующая:
Начальная терапия аденовирусного конъюнктивита осуществляется на протяжении 10-18 дней. Местные назначения: Офтальмоферон — 6 раз в день (не более 10 дней). НПВС — Накван® (Бромфенак) — 2 раза в день. Антибактериальные средства: Левофлоксацин или Тобрамицин — 4 раза в день в течение 7 дней. Также назначаются системные препараты: антигистаминные (Супрастин), обезболивающие (НПВС, Кетарол).
На стадии выздоровления (с 10 до 21 дня) терапия начинается индивидуально для каждого пациента. В этом периоде следует завершить использование ранее назначенных препаратов Офтальмоферон, Накван® и Левофлоксацин и перейти к кортикостероидам.
Кортикостероиды (Флоас-Моно, Офтан-дексаметазон) назначаются по убывающей схеме в течение до 2-х недель. В это время назначаются искусственные слезы: стандартная искусственная слеза — Оптинол Экспресс (увлажнение 3-4 раза в день); для лечения небольших эпителиальных повреждений роговицы — Стиллавит (также 3-4 раза в день); для противоотечного эффекта — Хилопарин (3-4 раза в день). Искусственные слезы применяются на протяжении 3-6 месяцев.
Удаление пленок с век (при их наличии) выполняется пинцетом под местной анестезией — 1 раз в 3 дня, с общим количеством до 3 раз, как для взрослых, так и для детей. Важно удалить основной конгломерат пленок.
Терапия в стадии сухости продолжается до 4 месяцев. Используются искусственные слезы: Оптинол Экспресс (3-4 раза в день), Артелак-всплеск (3-4 раза в день), Хилопарин (3-4 раза в день) и Циклоспорин при снижении слезопродукции.
Лечение при повторной атаке длится 3-6 месяцев. Слезозаместители: Оптинол, Баларпан — на постоянной основе; кортикостероиды — 3 месяца (Флоас-моно или Офтан-дексаметазон с уменьшением дозы: 1 месяц, затем 2-й и 3-й месяц — разбавление в Офтолике 1:5 и 1:10, соответственно). Циклоспорин (Рестасис) — 2 раза в день в течение 6 месяцев.
Дифференциальная диагностика аденовирусного конъюнктивита должна проводиться с острой аллергической реакцией, выражающейся гиперемией, сухостью кожи век, значительным отеком конъюнктивы и наличием фолликулов; а также с мейбомитом, при котором наблюдается пенистое отделяемое по краям век.
В своем завершающем выступлении Дмитрий Юрьевич выделил наиболее распространенные ошибки в лечении аденовирусного конъюнктивита:
- Преждевременное применение кортикостероидов (до 7-10 дней) может способствовать возникновению инфильтратов в роговице в последующие периоды.
- Долгосрочная терапия антибиотиками и индукторами интерферона (более 7 дней). В первые 7-10 дней проводится лечение вирусной и бактериальной инфекций, затем следует переход к лечению токсико-аллергической реакции.
- Недостаточная диагностика фибринозных пленок.
- Проведение подконъюнктивальных инъекций в остром периоде болезни.
- Использование противогерпетических средств, таких как Ацикловир. Эти препараты неэффективны против аденовируса.
- Недостаток информированности пациентов о сроках и течении заболевания.
Симптомы конъюнктивита у детей
Симптоматика конъюнктивита у ребенка может проявиться сначала на одном глазу и постепенно перейти на другой, или же сразу затронуть оба глаза.
К основным симптомам конъюнктивита у детей относятся:
- покраснение и воспаление глаз;
- гнойное отделяемое, вызывающее склеивание ресниц (особенно после сна);
- зуд и жжение;
- обильное слезотечение;
- опухшие веки;
- светочувствительность.
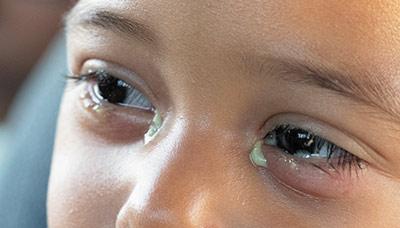
Типичный признак бактериального конъюнктивита — гнойное отделяемое из глаз.

При вирусном конъюнктивите наблюдается обильное водянистое отделяемое.

Симптомы конъюнктивита могут различаться в зависимости от его типа. Например, при бактериальном конъюнктивите пациенты наблюдают гнойное отделяемое, тогда как при вирусном оно водянистое и прозрачное.
Аллергический конъюнктивит чаще всего проявляется покраснением глаз, а не гнойными выделениями, и сопровождается сильным зудом. Иногда наблюдается избыточное слезотечение.
Диагностика конъюнктивита у детей
Точную причину конъюнктивита и соответствующее лечение может определить только врач. Обычно для диагностики достаточно визуального осмотра, но в некоторых случаях могут потребоваться дополнительные лабораторные тесты и инструментальные исследования.
Какой врач может помочь при подозрении на конъюнктивит у ребенка
В большинстве случаев конъюнктивит проходит самостоятельно при условии регулярной гигиены глаз. Однако есть так называемые «красные флаги» конъюнктивита, при возникновении которых необходимо срочно обратиться к специалисту.
К красным флагам относятся:
- воспаление глаз у детей до 1 года;
- отсутствие улучшений на 3-й день заболевания;
- ребенок не может смотреть на экран телевизора, просит выключить свет, жмурится;
- ребенок жалуется на боль в глазу и ухудшение зрения;
- наличие болезненной везикулы на верхнем или нижнем веке.
Чаще всего детским конъюнктивитом занимается педиатр. Сложные случаи лечит офтальмолог.
Осмотр
При подозрении на конъюнктивит врач выясняет, что предшествовало появлению симптомов. Это могут быть перенесенные вирусные или бактериальные инфекции, аллергические реакции.
Во время офтальмологического обследования врач оценивает состояние слизистой оболочки глаза и исследует роговицу с помощью щелевой лампы или офтальмоскопа.

Офтальмоскоп — это инструмент, позволяющий осмотреть состояние сетчатки и дна глаза.
Лабораторные методы исследования
Чаще всего врач устанавливает диагноз «конъюнктивит» на основании осмотра. В некоторых случаях он может назначить анализ крови на антитела к аденовирусу, взять образец отделяемого для ПЦР-анализа или посева, чтобы выявить бактерии и проверить их чувствительность к антибиотикам.
Причины аденовирусной инфекции
Аденовирусы передаются воздушно-капельным путем, что подразумевает заражение при чихании или кашле близкого человека. При этом у носителя инфекции могут отсутствовать значительные симптомы, а болезненное состояние может протекать в скрытой форме. Аденовирус может выделяться в окружающую среду на протяжении двух недель с момента начала болезни.
Другим способом передачи аденовирусной инфекции является фекально-оральный путь, что характерно для детей, которые не могут следить за личной гигиеной. Аденовирусы выделяются с фекалиями в течение полутора месяцев.
Аденовирусная инфекция
Возможен бытовой путь передачи, когда аденовирусы переносятся через бытовые предметы.
Входным воротом для инфекции могут стать слизистые верхних дыхательных путей, а также конъюнктива — прозрачная оболочка глаза. Аденовирусы проникают в клеточные структуры слизистой, размножаются в них, попадают в кровеносную систему и распространиваются по организму.
Симптомы аденовирусной инфекции

Инкубационный период при аденовирусной инфекции может варьироваться от одного дня до недели (иногда дольше).
Как правило, болезнь начинается с признаков интоксикации.
Для аденовирусной инфекции характерен комплекс катаральных симптомов, таких как ринит и фарингит: заложенность носа, выделения из носа, першение в горле. Поражение нёбных миндалин может вызывать симптомы ангины, в результате чего ставится диагноз ринофаринготонзиллит.
Инфекция может распространяться вниз по дыхательным путям, вызывая бронхит или даже пневмонию. Возможны осложнения в виде отита и гайморита.
Почти всегда при заражении аденовирусом наблюдается разжигание воспалительных процессов в глазной слизистой. Комбинация респираторных симптомов и конъюнктивита создает характерную клиническую картину аденовирусной инфекции. При ярком освещении данные симптомы усиливаются.
Существует вариант заболевания, связанный с кишечником, когда аденовирус поражает слизистую оболочку кишечника.
Головная боль является характерным признаком интоксикации организма. Она может проявляться при различных инфекционных процессах.
Боль в мышцах или суставах также является признаком общей интоксикации. Это состояние может проявляться как ломота по всему телу и часто предшествует повышению температуры.
Появление озноба свидетельствует о начале повышения температуры.
Организм затрачивает много ресурсов, чтобы справиться с инфекцией, что тормозит пищеварительные процессы и снижает аппетит.
Интоксикация часто проявляется в виде усталости. Если это касается детей, как, например, при аденовирусной инфекции, то они могут стать плаксивыми и вялыми.
Повышение температуры обычно наступает немного позже первых признаков интоксикации. В большинстве случаев она остается субфебрильной (до 38°C), несмотря на то, что иногда может подниматься до 39°C.
Воспаление глазной слизистой является распространённым симптомом аденовирусной инфекции. Оно может проявляться как жжение (зуд) в области глаз.
Глаза могут слезиться и даже гноиться.
Признаки аденовирусной инфекции у детей
На стадии острого течения заболевание вызывает у ребенка вялость, капризность и повышенную сонливость. На фоне ухудшения общего состояния и высокой температуры появляются основные группы симптомов аденовирусной инфекции:
Ринофарингит. Воспаление слизистой оболочки носа и глотки проявляется следующими симптомами:
- Сухой кашель.
- Чихание.
- Выделения из носа с слизистой консистенцией.
- Боль в горле, усиливающаяся при глотании.
- Затруднённое дыхание через нос.
- Гнусавый и осиплый голос.
- Болезненность и увеличение лимфоузлов на шее и под челюстью.
Конъюнктивит проявляется с обеих сторон и включает в себя следующие симптомы:
- Покраснение глаз и век.
- Невозможность широко открывать глаза из-за отёка век.
- Усиленное слезотечение.
- Светобоязнь.
- Ощущение постороннего предмета в глазу.
Симптомы, связанные с кишечным трактом:
- Отсутствие аппетита.
- Тошнота и периодическая рвота.
- Спазмоподобные боли в животе.
- Поносы.
При генерализованной форме инфекции могут быть затронуты почки, печень, сердце и поджелудочная железа. Поражение бронхов и легких аденовирусом может привести к пневмонии. Наиболее серьезным осложнением является аденовирусный менингит, воспаление оболочек мозга.

Методы профилактики и терапии аденовирусной инфекции
Для лечения аденовирусной инфекции применяются различные группы лекарств:
- Препараты, уменьшающие воспаление и снижающие температуру.
- Средства против кашля.
- Сорбенты и антисептики для кишечника.
- Ферменты для улучшения пищеварения.
- Капли для сужения сосудов в нос.
- Противовирусные и противовоспалительные капли для глаз.
В рамках комплексного лечения врач может назначить противовирусные средства, такие как Анаферон ® для детей. Он предназначен для детей старше одного месяца. Для удобства при лечении острых респираторных инфекций у малышей до четырех лет данный препарат можно принимать в виде капель. Дозировку назначает специалист. Кроме того, таблетированная форма для рассасывания может использоваться как для лечения, так и для профилактики ОРВИ. В профилактических целях рекомендуемая доза составляет одну таблетку в день на протяжении от одного до трёх месяцев. Таблетки принимают отдельно от пищи, держат во рту до полного растворения.
Для детей, которые ещё не могут рассасывать таблетки (обычно это касается детей до трёх лет), рекомендуется растворять таблетку в одной столовой ложке тёплой кипячёной воды.
Активное вещество препарата способствует выработке противовирусных белков – интерферонов, которые помогают организму бороться с вирусами даже внутри клеток, а также формированию антител и иммунных клеток, которые поглощают вирусные частицы. Это укрепляет и поддерживает естественную защиту организма, позволяя ему эффективно противостоять вирусам.